Como viver em 2030?
Quando esse ano chegar, quase um terço dos brasileiros terá 60 anos e grandes chances de viver outros 60. A julgar pelas más condições de vida do idoso de hoje, o desafio pela frente é imenso
Publicado 20/04/2012 - 18h29
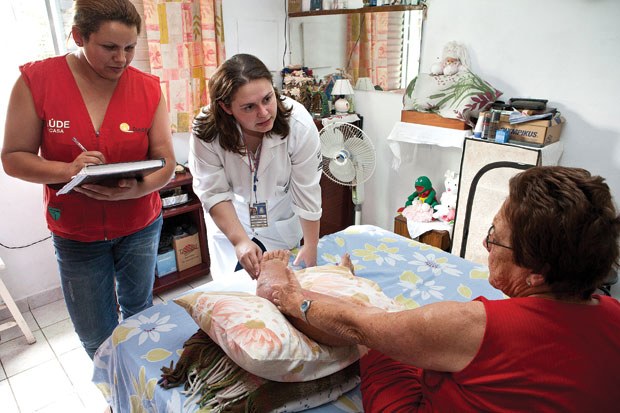
“Posto de saúde! Boa tarde!”, anuncia no portão a agente Patrícia Ferreira Martins, da Unidade Básica de Saúde (UBS) do Jardim Canhema, em Diadema (SP). Acompanhada pela enfermeira Danila Barbieri Jiunta, ela visita a dona de casa Ana Cesárea Tiago, de 76 anos, que esteve internada devido à erisipela, infecção da pele muito comum em diabéticos, obesos e em quem tem má circulação sanguínea nas pernas. As duas conversam com dona Ana e recomendam a seu marido, Aníbal Barreto, 78 anos, e à filha do casal, Ana Maria, que a leve de volta ao hospital porque o inchaço ainda é grande e requer cuidados.
É a segunda vez na semana que Patrícia vai àquela casa. Normalmente, ela visita as famílias a cada dois meses. E, a cada mês, aquelas em que há portadores de pressão alta e diabetes. Os relatórios do quadro de saúde são enviados à equipe médica da UBS responsável pelas intervenções necessárias.
Elogiada pelos usuários e por especialistas, a atuação dos agentes do Programa da Saúde da Família (PSF), que em Diadema cobre 100% do município, beneficia sobretudo a pessoa idosa. “Embora muito básico, esse tipo de atendimento ainda não existe em muitos lugares”, afirma Bernadete de Oliveira, pesquisadora da Pontifícia Universidade Católica (PUC) de São Paulo e da organização não governamental Observatório da Longevidade Humana e Envelhecimento (Olhe).
“Na zona rural de municípios da Grande São Paulo, que tem população idosa maior do que pensávamos, a situação é pior. Há muitas pessoas doentes, acamadas, muitas vezes isoladas em quartinhos insalubres, sem janela nem banheiro. Estão marginalizadas, esquecidas”, diz Bernadete. O problema chega a ser mais grave que na periferia das cidades, onde a grande concentração populacional contrasta com a oferta insuficiente de todo tipo de assistência.
A pesquisadora participa do estudo inédito “Quem cuidará de nós em 2030?”, encomendado pelo Ministério da Saúde à PUC paulista, à Universidade de Brasília (UnB), à Universidade de São Paulo (USP) e à Universidade Católica de Brasília (UCB). O objetivo é mapear os serviços atualmente disponíveis à população idosa e as demandas nos municípios das regiões metropolitanas de São Paulo e do Distrito Federal, que podem ser consideradas amostras do que acontece no resto do país.
Outra meta é listar o que gestores e integrantes de conselhos de saúde e do idoso entendem como essencial para um atendimento global de qualidade a esse segmento décadas adiante. Segundo estimativas do Instituto Brasileiro de Geografia e Estatística (IBGE), 30% dos brasileiros terão 60 anos ou mais em 2030.
O envelhecimento da população brasileira enseja muitas questões relacionadas a assistência à saúde, educação permanente e cuidados. Afinal, as famílias, as instituições sociais, os gestores públicos, médicos geriatras e outros especialistas precisam ser preparados e apoiados para que a longevidade caminhe ao lado da qualidade de vida – bem diferente do que acontece hoje em dia. Por “envelhecimento” entenda-se o aumento da proporção de pessoas acima de 60 anos em relação à de jovens no contingente populacional, bem como o aumento da expectativa de vida. Em 1980, a esperança de vida do brasileiro ao nascer era de, em média, 62 anos. Atualmente, é de pouco mais de 73. Em 2030, estará próxima de 80 anos.
Os dados coletados no segundo semestre de 2011, já em análise, indicam também a carência de centros de referência em todos os municípios pesquisados, inclusive nos mais ricos. Para complicar, a oferta desses centros nem sempre é suficiente para a qualidade de vida de quem os frequenta. Faltam especialistas de diversas áreas que atuem de maneira integrada para proporcionar saúde, educação permanente, artes, lazer, cultura e novas perspectivas de qualidade de vida para quem chegou à maturidade e ainda terá muitos e muitos anos pela frente.
“As pessoas levam 60 anos para envelhecer e, num futuro próximo, terão tudo para viver outros 60. Esses anos a mais devem ser vividos de maneira independente, ativa e saudável”, afirma Bernadete. “É inaceitável que numa fase da vida que pode se prolongar por tantas décadas a rotina de uma pessoa se limite a consultas e tratamento médico. Mais do que saúde, que é básica, o idoso tem direito a uma vida plena que inclui conforto espiritual, felicidade, harmonia com a família. Temos de pensar políticas para isso.”
Promulgado em 2003, o Estatuto do Idoso (Lei nº 10.741) determina que é obrigação da família, da comunidade, da sociedade e do poder público assegurar, com absoluta prioridade, a efetivação do direito à vida, à saúde, à alimentação, à educação, à cultura, ao esporte, ao lazer, ao trabalho, à cidadania, à liberdade, à dignidade, ao respeito e à convivência familiar e comunitária. Em novembro passado, durante a 3ª Conferência Nacional dos Direitos do Idoso, foram aprovadas 26 prioridades para uma política nacional voltada a essa parcela da sociedade. Entre outras, a efetivação e universalização dos direitos, a ampliação da rede de proteção e defesa contra violência, a criação da Secretaria Nacional do Idoso, a inclusão dessa população na política nacional de educação, sua participação efetiva no planejamento das políticas e a definição de fontes de financiamento para custeio de programas, projetos e ações. “Tirar tudo isso do papel é um desafio, mas acredito que até 2030 vamos conseguir”, diz Bernadete.
Uma portaria dos Ministérios da Saúde e da Previdência Social, de abril de 1999, instituiu o Programa Nacional de Cuidadores de Idosos. Mas só em 2008 foi lançado um programa de formação conduzido pela Rede de Escolas Técnicas do Sistema Único de Saúde (RET-SUS). A iniciativa pouco avançou por falta de regulamentação da profissão de cuidador. Um projeto de lei de autoria de Waldemir Moka (PMDB-MS) tramita no Senado.
A atividade, além de capacitação, sofre de falta de oferta pelo poder público, já que a maioria dos gestores não encontra espaço no orçamento para custeá-la. O que há são esforços do Programa de Saúde da Família. Capazes de prevenir muitas doenças e tratar até 80% delas, as equipes formadas por agentes comunitários de saúde, auxiliares ou técnicos em enfermagem, enfermeiros, médicos e, em alguns casos, dentistas e auxiliares atuam nas Unidades Básicas de Saúde, prevenindo, diagnosticando e reabilitando.
Segundo o Ministério da Saúde, que coordena as ações, existem hoje 32.498 equipes em 5.288 municípios, o equivalente a 95% do território nacional. Como a execução da estratégia é compartilhada por estados e municípios, a cobertura do programa pode ser total ou parcial, dependendo da política de saúde da região.





